Chưa có sản phẩm trong giỏ hàng.
Tin tức
Kiểm soát nhiễm khuẩn bệnh viện từ chất thải y tế – những lưu ý cần biết
Bài viết dựa trên thông tin từ Trung tâm kiểm soát dịch bệnh Hoa Kỳ (CDC). Hướng dẫn xử lý rác thải y tế nhằm kiểm soát nhiễm khuẩn bệnh viện môi trường tại cơ sở chăm sóc sức khỏe. Cùng Hanokyo tìm hiểu vấn đề này nhé.
Kiểm soát nhiễm khuẩn là gì?
Khái niệm kiểm soát nhiễm khuẩn là gì?
Kiểm soát nhiễm khuẩn bệnh viện là sự ngăn ngừa sự lây lan của vi khuẩn, virus trong các cơ sở chăm sóc sức khỏe. Vì vi trùng, vi khuẩn là 1 phần trong cuộc sống. Chúng xuất hiện khắp mọi nơi từ không khí, đất, nước và cơ thể con người. Một phần nhỏ vi trùng vi khuẩn có thể gây bệnh. Tại các cơ sở y tế, chúng xuất hiện chủ yếu trên người mắc bệnh và dễ dàng lây lan sang cá thể khác. Qua các con đường không khí, đất, nước.

Nhiễm khuẩn bệnh viện lây lan như thế nào?
Xảy ra khi vi khuẩn xâm nhập vào cơ thể, gia tăng số lượng và khiến cho cơ thể sinh ra phản ứng. 3 yếu tố tạo ra nhiễm khuẩn.
- Nguồn: tại nơi các tác nhân lây nhiễm sinh sống. Ví dụ như bề mặt bồn rửa, mặt đất, tường, da người. Tại các cơ sở y tế, vi khuẩn sẽ sống trên người bệnh. Nhân viên y tế điều trị cho người bệnh. Khách thăm bệnh và người chăm nuôi.
- Người nhạy cảm: Là những người có khả năng đề kháng kém. Vi khuẩn dễ dàng xâm nhập vào cơ thể. Bao gồm những người chưa được tiêm phòng. Người bị suy giảm hệ miễn dịch. Hoặc người mới thực hiện phẫu thuật, tiểu phẫu. Có đường cho vi khuẩn xâm nhập vào cơ thể.
- Sự lây nhiễm. Quá trình lây nhiễm là cách vi khuẩn di chuyển đến người nhạy cảm. Chúng không thể tự di chuyển. Mà dựa vào con người, thiết bị y tế hoặc môi trường. Người nhạy cảm sẽ chạm phải, hít thở hoặc bị thương do vật sắc nhọn nhiễm khuẩn.

Dịch tễ học về kiểm soát nhiễm khuẩn bệnh viện.
Để so sánh chất thải sinh hoạt dân cư và chất thải y tế về khả năng lây nhiễm. Không có tài liệu nào chứng minh chất thải y tế có khả năng lây nhiễm cao hơn. Mặc dù chất thải y tế có số lượng các loài vi khuẩn nhiều hơn so với chất thải sinh hoạt. Cũng không có bằng chứng dịch tễ học nào cho thấy các hoạt động xử lý chất thải truyền thống của cơ sở chăm sóc sức khỏe gây ra dịch bệnh cho cộng đồng. Tuy nhiên, những vết thương do vật sắc nhọn gây ra thì không được nhắc đến trong trường hợp này.
Do đó, việc xác định các biện phòng ngừa, xử lý, tiêu hủy chỉ định cho loại chất thải có nguy cơ lây nhiễm. Tất cả đều là tương đối. Bởi không có tiêu chuẩn hợp lý nào làm cơ sở cho các xác định này.
Tuy nhiên, từ những năm đầu của đại dịch HIV. Những cân nhắc về cảm xúc và thẩm mỹ đã ảnh hưởng đến các chính sách xử lý rác thải lây nhiễm. Đặc biệt là rác thải sắc nhọn nhiễm khuẩn bệnh lý và phẫu thuật. Mối quan tâm từ cộng đòng đã dẫn đến việc ban hành quy định về quản lý và xử lý chất thải y tế. Nhằm mục đích kiểm soát nhiễm khuẩn bệnh viện ra cộng đồng và môi trường.
Quy trình kiểm soát nhiễm khuẩn bệnh viện từ chất thải y tế.
Phân loại chất thải y tế ngay từ nguồn phát sinh.
Việc xác định chính xác chất thải y tế dựa trên số lượng và loại tác nhân gây bệnh là điều không thể. Các tiếp cận thực tế nhất là xác định các chất thải này có đủ nguy cơ tiềm ẩn gây nhiễm khuẩn trong quá trình xử lý.

Để biết được điều đó cần phân loại rác thải ngay tại nguồn phát sinh. Sau đó được dán nhãn và thu gom, xử lý đúng phương pháp.
Xem chi tiết bài viết: Quản lý và phân loại chất thải lây nhiễm. 10 loại chất thải lây nhiễm phổ biến hiện nay.
Quy trình kiểm soát nhiễm khuẩn bệnh viện. Chất thải y tế tại các cơ sở chăm sóc sức khỏe là mục tiêu xử lý. Và áp dụng các biện pháp phòng ngừa và tiêu hủy bao gồm:
- Chất thải phòng thí nghiệm (vi sinh vật nuôi cấy và dự trữ)
- Chất thải bệnh lý, giải phẫu.
- Chất thải liên quan đến máu, dịch thể khác.
Rác thải y tế sắc nhọn có chứa vật chất ô nhiễm cần được xem xét. Mặc dù tất cả các vật dụng tiếp xúc với máu, dịch thể đểu có khả năng lây nhiễm. Nhưng không thể tiêu hủy toàn bộ. Vì như vậy là không cần thiết và lãng phí. Những rác thải như băng, gạc dính máu sẽ được quy định là chất thải y tế cần được quản lý. Còn những rác thải như vật sắc nhọn kim loại, nhựa có thể tái chế. Thì sẽ được xử lý tiệt trùng để tiêu diệt toàn bộ chất lây nhiễm. Sau đó mang đi tái chế.
Quản ý chất thải y tế để kiểm soát nhiễm khuẩn bệnh viện bệnh viện.
Chất thải tại bệnh viện hay các cơ sở nghiên cứu cần được chứa cẩn thận trong các vật chứa chuyên dụng. Người tiếp xúc cần mặc bảo hộ, đeo khẩu trang, găng tay. Sử dụng các túi, thùng chứa thiết kế để sử dụng chống nguy hiểm sinh học, chống rò rỉ. Túi, thùng chứa chắc chắn. Chất thải được đóng gói vào từng túi và đảm bảo không làm ô nhiễm bên ngoài. Túi được đóng bằng cách xoắn cổ ngỗng và dùng băng keo quấn chặt. Thùng chứa sẽ được niêm phong nắp.
Các vật ô nhiễm như tấm kính chứa mẫu, ống truyền dính máu, lưỡi dao mổ, kim tiêm, ống tiêm và các vật sắc nhọn khác được chứa trong túi chống đâm thủng. Để tránh tổn thương, không được dùng tay bẻ cong hoặc bẻ gãy có chủ đích.

Yêu cầu về vận chuyển và lưu trữ trong quá trình kiểm soát nhiễm khuẩn bệnh viện.
Quy trình kiểm soát nhiễm khuẩn bệnh viện bao gồm việc vận chuyển và lưu trữ chất thải y tế trước khi đến nơi xử lý. Những cơ sở có hệ thống xử lý tại chỗ sẽ đơn giản hóa việc thu gom và vận chuyển. Hoặc có thể thuê các đơn vị chuyên nghiệp xử lý. Lưu ý, chất thải y tế cần được lưu trữ trong những thùng chứa có dán nhãn. Không được rò rỉ, thùng chứa chống thủng để ngăn ngừa và kiểm soát nhiễm khuẩn bệnh viện ra môi trường xung quanh. Đồng thời hạn chế mùi hôi.
Khu vực lưu trữ phải thông thoáng, thông gió tốt và không thể tiếp cận với động vật gây hại (chuột, gián..) Bất kỳ cơ sở nào phát sinh ra chất thải y tế đều phải quản lý có kế hoạch và theo quy định. Đảm bảo an toàn sức khỏe và môi trường.
Phương pháp xả máu, dịch thể vào hệ thống thoát nước vệ sinh đảm bảo kiểm soát nhiễm khuẩn bệnh viện từ các cơ sở y tế.
Trong quy trình kiểm soát nhiễm khuẩn bệnh viện. Những vật dụng chứa máu lỏng số lượng ít như bình chứa, dịch thể có chứa máu sau khi làm thủ thuật, phẫu thuật. Tất cả đều là chất thải lây nhiễm và cần được xử lý theo công nghệ nhà nước quy định. Đồng thời, cũng có thể đổ xuống cống thoát nước của bệnh viện.
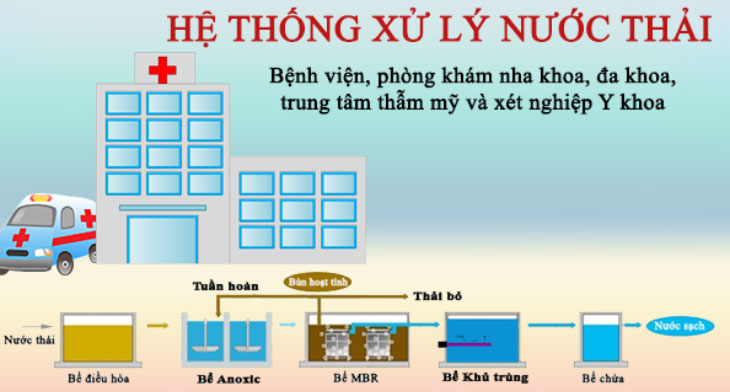
Không có bằng chứng nào chỉ ra rằng cách bệnh lây truyền qua đường máu sẽ lây truyền khi tiếp xúc với nước thải thô hay đã qua xử lý. Máu có chứa rất nhiều mầm bệnh, đặc biệt là virus. Nhưng khi ra môi trường tự nhiên, chúng sẽ không ổn định. Khả năng tồn tại không dài. Do đó, 1 lượng máu nhỏ và dịch thể khác đổ xuống cống thoát nước được coi là an toàn.
Trong khi đó, mỗi cơ sở y tế lớn hay nhỏ đều bắt buộc phải xây dựng hệ thống xử lý nước thải. Để kiểm soát nhiễm khuẩn bệnh viện từ chất thải lỏng y tế. Vì vậy, dịch thể và máu khi đổ xuống cống sẽ bị bất hoạt khi ra tới môi trường tự nhiên. Ngoài ra, các yếu tố sau cũng góp phần kiểm soát nhiễm khuẩn bệnh viện từ nguồn. Tăng khả năng bất hoạt mầm bệnh trước khi xử lý nước thải.
- Pha loãng các vật liệu thải với nước.
- Vô hiệu hóa mầm bệnh bằng cách tiếp xúc với hóa chất tẩy rửa, chất khử trùng và các hóa chất khác trong nước thải thô.
Lưu ý:
- Khi xử lý chất ô nhiễm lỏng qua cống nước thải, cần đảm bảo không được ảnh hưởng đến hệ thống cống rãnh của thành phố.
- Lượng lớn các chất này có hàm lượng protein cao, sẽ cản trợ nhu cầu ôxy sinh học BOD của hệ thống xử lý.
Xem thêm:
- Quy định túi đựng rác thải y tế, thùng đựng chất thải y tế.
- Tủ sấy tiệt trùng dụng cụ phòng thí nghiệm. Giải pháp hoàn hảo thay thế nhiệt ẩm.
- Các phương pháp tiệt trùng phòng thí nghiệm phổ biến
- Hướng dẫn sử dụng bơm tiêm điện Syrin Z4000( P1) | Nhà phân phối Hanokyo
- Rác thải nhựa y tế do Covid19 ảnh hưởng đến biển trên toàn thế giới
Bài viết cùng chủ đề:
-
Bơm truyền dịch giảm đau và công dụng trong khám và điều trị bệnh
-
Tủ sấy tiệt trùng công nghiệp. Ứng dụng nhiệt khô công suất lớn trong ngành sản xuất dược phẩm
-
Tủ sấy tiệt trùng dụng cụ phòng thí nghiệm. Giải pháp hoàn hảo thay thế nhiệt ẩm.
-
Hướng dẫn sử dụng tủ sấy tiệt trùng dụng cụ y tế Nihophawa OS53